2025年5月7日
ゴールデンウィークも終わり、
本日からは日常生活にお戻りのことと存じます。
連休は皆様どのように過ごされましたでしょうか。
私は亀岡と天橋立にある温泉に出かけてきました。
近場ですが日常から少し解放されリラックスできるので、
数日間の休みができたときにはよく利用しています。
日本海側は食材も豊かでおいしいものが多いので、
日常の節制をゆるめつい食べ過ぎてしまいます。
また本日から運動を頑張りたいと思います。
●
さて今回は、
「高尿酸血症」についていお話ししたいと思います。
皆さんは健診などで、
「尿酸が高いですね」と言われたことはありませんか?
これは「高尿酸血症」といって、
血液中の尿酸値が7.0mg/dL以上になった状態です。
割と地味な病気ですので、
皆様もつい放置しがちではないでしょうか。
まだ症状がない方も注意は必要です。
実はこの“高い尿酸”というのは、
じわじわと体をむしばむ「静かな敵」です。
知らないうちに、関節・腎臓・血管を傷つけ、
やがて「目に見えるトラブル」として現れてくるのです。
代表的なのが「痛風(つうふう)」です。
足の親指の関節が腫れ上がり、
歩けないほどの激痛が走る発作のことです。
一度経験した方は
「二度とごめんだ」と言われるほど、
強烈な痛みです。
しかし、
それでも「痛風になったことがないから、まだ大丈夫」
と思われる方も多いです。
けれど、高尿酸血症の本当の怖さは、
“症状がないうち”に進行している点にあります。
そして、それが腎臓や血管に悪さをするのです。
尿酸が高い状態を放置すると、
次のようなリスクが高まると言われています。
・腎機能の低下(慢性腎臓病へ)
・尿路結石(尿管や腎盂に鋭い痛み)
・心筋梗塞・脳梗塞などの血管疾患
・糖尿病や高血圧と併発しやすい代謝異常
つまり、尿酸は「痛風の原因」だけではありません。
沈黙のうちに、全身の病気を育ててしまう引き金なのです。
このため症状がなくても、
「尿酸値を下げる」ことが重要なのです。
では、治療した場合と、治療しなかった場合で、
将来どう違うのでしょうか?
◆ 治療しなかった場合
数年以内に痛風発作を起こす可能性が高くなります。
腎臓に尿酸が蓄積 → 腎機能が低下していきます。
動脈硬化が進行 → 心筋梗塞・脳卒中のリスクが上がります。
結果として、生活の質が大きく低下します。
◆ 治療を始めた場合
発作を未然に防ぎ、関節破壊を防止できます。
腎機能を守ることで、将来の透析リスクを減らせます。
動脈硬化の進行も抑え、健康寿命が延びる可能性が高まります。
毎日の生活がより安心で、行動の自由度が保たれます。
つまり、
治療の目的は「今の痛みを取る」ことではなく、
将来の生活を守るための長期的な予防
という意味合いが大きいのです。
当院ではまず丁寧に患者さんのお話を伺いながら、
生活習慣や既往歴、他の病気とのバランスを考えて
治療方針を決めていきます。
治療の柱になるのは、尿酸を下げる薬物療法です。
尿酸を下げる薬には、大きく分けて2つのタイプがあります。
1つは「尿酸をつくらないようにする薬」、
もう1つは「尿酸を体の外へ出す薬」。
どちらが合っているかは、
腎機能や体質などに応じて判断します。
当院でまず第一選択として使用しているのが、
フェブリク(一般名:フェブキソスタット)という薬です。
これは体内で尿酸が作られる経路をブロックし尿酸値を下げてくれます。
フェブリクは、1日1回の服用でよく、
副作用も比較的少ない薬です。
また類似のお薬で
トピロリック(一般名:トピロキソスタット)もあります。
トピロリックの特徴は腎機能が低下している患者でも、
減量せずに使用できることが挙げられます。
また、尿酸値の変動が緩やかであるため、
痛風発作のリスクが低い可能性も示唆されています。
一方、尿酸を「作らせない」薬で効果が出にくい場合や、
尿中への排泄が悪い体質の方には、「尿酸排泄促進薬」の出番です。
代表的な薬が、ユリノーム(一般名:ベンズブロマロン)です。
ユリノームは、尿酸を腎臓から尿中へと排泄させる力が非常に強く、
効果の面では非常に優れた薬といえます。
ただし肝機能障害のリスクが報告されており慎重な使用が求められます。
また、尿中に尿酸が増えることにより、
尿路結石を引き起こすことがあります。
そのため、ユリノームを使用する際には、肝機能の定期的な採血や、
水分摂取量の管理などを丁寧に行う必要があります。
このユリノームの代替として登場したのが、
新しい尿酸排泄促進薬であるユリス(一般名:ドチヌラド)です。
ユリノームとは異なり、
選択的にURAT1(尿酸再吸収輸送体)を抑制する点が特徴です。
つまり、ユリスは「狙ったところだけに効く」構造になっており、
副作用が比較的少なく、安全性が高いとされています。
肝障害の報告も少なく、慢性疾患の方にも使いやすい薬です。
当院では、
フェブリクやトピロリックで効果が乏しい方、
または排泄タイプの治療が必要な方に対して、
ユリスを導入するケースが増えています。
どの薬を使うかは、
その方の背景やお薬への反応を見ながら、
安全性や効果などで段階的に決めています。
では、治療開始の目安はどれくらいでしょうか。
以下にガイドラインでのアルゴリズムを示します。
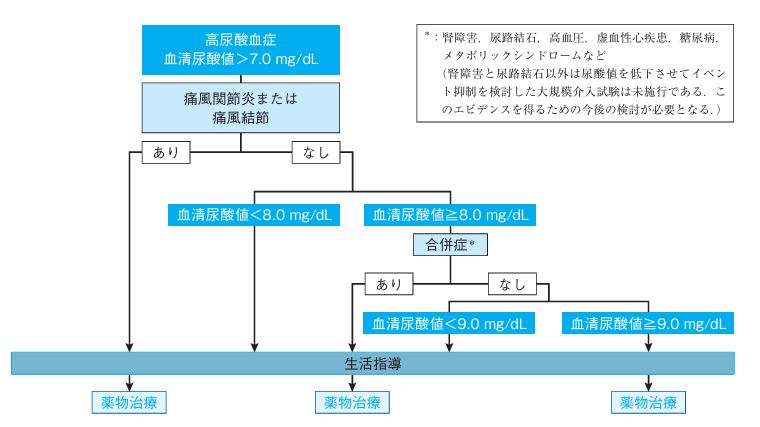
(高尿酸血症・痛風の治療ガイドライン 第3版より引用)
痛風関節炎、痛風発作のある方は7以上、
痛風関節炎の無い方で、腎障害、尿路結石、糖尿病など
合併症のある方は8以上で治療開始です。
何も合併症の無い方では9以上で治療となりますが、
実際のところは8以上あれば食事療法から薬物治療を
開始していることが多いと思います。
そういう方は高血圧や糖尿病、腎機能障害など
何らかの生活習慣病を合併していることも
多いと思います。
またどれくらいの数値を目指せばいいのでしょうか?
治療の目標値は、尿酸値6.0mg/dL以下が基本となります。
目標値を下回った状態を「維持」することが大事です。
一時的に下がっても、また上がってしまえば意味がありません。
そのためには、薬の力と生活習慣の見直しがセットになります。
食事面ではまず、プリン体を多く含む食材を控えましょう。
レバー、白子、あん肝、魚卵、干物などは要注意です。
中でも「レバーとビール」は、痛風リスクの代表格ともいわれています。
アルコールは全般に尿酸代謝を悪化させますが、
ビールや日本酒などは特にプリン体が多く含まれており、影響が強いです。
飲むなら、焼酎やウイスキーなどの蒸留酒を少量にとどめるのが賢明です。
また、近年注目されているのが果糖(フルクトース)の影響です。
清涼飲料水、スポーツドリンク、果汁飲料などは尿酸値を急上昇させます。
毎日飲んでいる方は、できるだけ水やお茶に切り替えてみましょう。
逆に、尿酸を下げやすくする食品もあります。
低脂肪の牛乳やヨーグルト、野菜、海藻類、きのこ類などです。
水分は十分に摂り尿として尿酸をしっかり排出しましょう。
運動も欠かせません。ただ激しい運動は逆効果になりがちです。
軽めのウォーキングやストレッチ、筋トレなどを習慣にしましょう。
また、ストレスや睡眠不足も、痛風発作の引き金になります。
「まだ発作も出ていないし、大丈夫」と思っているうちに、
静かに腎臓や血管のダメージが進行してしまうのが高尿酸血症の怖いところです。
だからこそ、「痛くなる前」にしっかりと管理しておくことが大切です。
ご自身の体質に合った薬を見つけること、
それが未来の健康を守る第一歩です。
吉岡医院 吉岡幹博

